Colloque À bâbord ! 2016
Notre système de santé sous la loupe
, ,
M Éditeur et À bâbord ! ont le plaisir de vous inviter au lancement du livre
La santémalade de l’austérite. Sauver le système public... et des vies !
sous la direction de Normand Baillargeon
Mercredi 15 novembre de 17 à 19 heures
au YÏSST (901, rue Saint-Zotique Est, Montréal).
Entrée libre. Bienvenue à toutes et à tous !
À l’initiative d’À bâbord ! s’est tenu le 16 avril 2016 une journée d’échanges sur l’état de notre système de santé. Il a réuni une douzaine d’intervenant·e·s de grande qualité sous l’œil du témoin de la journée, monsieur Jean-Claude Germain. Nous vous proposons ici un trop bref résumé de ce qui s’y est dit, d’ici à la publication d’un ouvrage chez M éditeur à l’automne 2017.
PANEL 1 – RAPPEL HISTORIQUE
Le premier panel formé de Guillaume Hébert, chercheur à l’IRIS, et Marie-Claude Goulet, médecin, visait à poser un regard historique sur les fondements du système de santé. Leur constat est simple : si la forte vague mobilisatrice de la mise sur pied du système de santé ne pouvait pousser que dans le sens du progrès, nous nous battons actuellement contre son remous, une vague contraire nous ramenant vers l’arrière. Un compte-rendu de Caroline Brodeur.
Le combat pour les acquis à force d’échecs : la première partie du 20è siècle
Guillaume Hébert a tout d’abord parlé de développements juridiques : il identifie la loi de 1910 sur les accidents de travail ainsi que la loi de 1921 sur l’assistance publique comme les premiers pas vers une collectivisation du système de santé. Ambitionnant d’assurer une compensation aux travailleurs blessés et d’« organiser » la charité dans le domaine de la santé, ces mesures s’avèrent toutefois insuffisantes.

Les hôpitaux et les médecins se trouvent dans l’incapacité de fournir à la demande et doivent octroyer des soins sans rémunération. Le tout mène à l’arbitraire ainsi qu’à de grandes inégalités dans le traitement reçu. C’est ce que conclura la commission Montpetit, chargée de réfléchir à une politique d’assistance sociale. Édouard Montpetit y constate l’échec de l’assurance libérale, particulièrement après la crise de 1929 : les mutuelles comme les assurances privées sont instables et occasionnent d’importants problèmes de couverture. Il recommande donc que l’assurance santé soit obligatoire pour tous et qu’elle soit encadrée par l’État. Ainsi, comme le fait remarquer Guillaume Hébert, on dégage de ces recommandations les principes d’universalité et d’accessibilité qui primeront lors de la mise en place de l’assurance maladie, des décennies plus tard.
Le courant pour un système de santé universel accessible, de la Saskatchewan au Québec
Après un fort mouvement populaire, la Saskatchewan provoque un raz-de-marée et adopte en 1947 son régime public universel provincial d’assurance hospitalisation. L’initiative historique entraîne les autres provinces à en faire de même et amène le gouvernement fédéral à financer à la hauteur de 50 % les frais dépensés par les provinces en santé. Selon Marie-Claude Goulet, les critères de conditionnalité au financement fédéral laissent transparaître la vision du système de santé de l’époque : ils exigent l’universalité, la gouvernance publique et la prohibition des frais modérateurs. La Loi sur l’assurance hospitalisation et les services diagnostiques interdit également la pratique mixte publique/privée pour les médecins ainsi que les assurances duplicatives.
Le Québec est la dernière province à se doter d’une assurance hospitalisation en 1961. Ce n’est qu’après la commission Castonguay-Nepveu et malgré la réticence et une grève des médecins que sont mis sur pied les centres locaux de services communautaires (CLSC) et le programme d’assurance maladie universelle au Québec. D’après Marie-Claude Goulet, le gouvernement de l’époque adopte une vision globale de la santé et il ressort – notamment du rapport Castonguay – que le revenu et le contexte socioéconomique ont un impact sur la santé des citoyens. L’assurance maladie élargit ainsi sa couverture tout au long de la décennie.
Le ressac néolibéral
Cette vision universaliste des soins de santé est mise à mal dès le début des années 1980, lorsque le gouvernement remet en question sa capacité de payer et sabre subséquemment les acquis : la couverture de l’assurance maladie est réduite (ex. physiothérapie, soins dentaires des enfants de plus de 10 ans) et on y exclut certains actes (ex. résonances magnétiques) effectués à l’extérieur de l’hôpital.

La situation se détériore davantage au courant des années 1990 avec les compressions budgétaires visant à atteindre le déficit zéro. Pour Marie-Claude Goulet, la diminution du financement fédéral, la mise en retraite du personnel ainsi que les coupes dans les soins de première ligne ont une incidence directe sur le temps d’attente ainsi que sur les conditions de travail dans le milieu. À cet effet, elle évoque Noam Chomsky : « La technique habituelle pour privatiser consiste à rendre les mesures sociales inefficaces et non fonctionnelles, d’attendre ensuite que les gens se fâchent pour ensuite donner la gestion de ces programmes au privé. »
Pour conclure, Guillaume Hébert nous fait remarquer que notre système de santé universel, construit contre vents et marées (notamment en opposition aux médecins), est aujourd’hui renversé par une force égale mais contraire : la « gouvernance » néolibérale le soumettant aux impératifs du marché, ouvrant ses portes au privé et effritant son accessibilité.
PANEL 2 – ÉTAT DES LIEUX
Le deuxième panel a permis de dresser un tableau de la situation actuelle de notre système de santé. Les panélistes ont fait état d’une déliquescence programmée de la santé publique visant à privatiser par étapes ce secteur. Un compte-rendu d’Isabelle Bouchard.
Notre réseau de la santé a besoin de soins (Line Larocque, vice-présidente, de la FIQ)

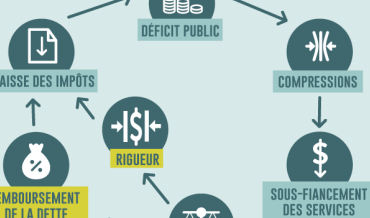
Notre système de santé souffre de différentes manières. Il souffre d’abandon, par les choix idéologiques de la classe politique au pouvoir. Les nombreuses coupes et le sous-financement chronique a pour but d’atrophier l’enveloppe budgétaire destinée aux soins et aux services de santé tout en laissant intactes d’autres enveloppes comme celles de la rémunération des médecins ou le prix des médicaments.
Cette austérité à deux vitesses vise à opérationnaliser une réforme du réseau qui brouille les frontières entre public et privé et qui donne au ministre de la Santé un pouvoir autoritaire sur l’ensemble du processus. Sans débat public ni consultation, le ministre avance dans sa réforme en réduisant les lieux d’expression démocratique comme les conseils d’administration (qui passent de 900 à 30), les comités des usagers, le Commissaire à la santé et au bien-être et d’autres instances de consultation et d’évaluation critique.
Un modèle affairiste et productiviste impose des techniques de gestion et des critères qui se chiffrent en heures comptabilisées plutôt qu’en soins dispensés. Les gens sont alors déchirés par le choix de donner des soins aux personnes qui en ont besoin ou se plier aux exigences gestionnaires.
Ce chaos organisé a des conséquences sur la santé des malades autant que sur celle des soignant·e·s. En prétendant faire plus avec moins, on réduit la qualité et l’accessibilité des soins et on engendre des pressions extrêmes sur le personnel souffrant de stress au travail et de dévalorisation, entraînant de la détresse psychologique.
Vision marchande de la santé (Jacques Benoît, Coordonnateur de la Coalition Solidarité Santé)

On entend beaucoup les partis d’opposition ou les journalistes dire que le gouvernement Couillard n’a aucune vision, qu’il ne sait pas où il s’en va… Détrompez-vous, ce gouvernement et son ministre de la Santé savent très bien ce qu’ils font et ont une vision très claire de leurs objectifs.
Leur but est d’ouvrir au marché notre système public de santé et de services sociaux. Et pour y parvenir, il utilise une stratégie qu’on peut décliner en six points, soit : 1) le défaut volontaire de ressources, 2) la régionalisation, 3) la déréglementation, 4) la tarification, 5) la communautarisation, enfin 6) la privatisation.
Le budget Leitão vise délibérément à priver le système de ressources, en limitant les budgets en deçà du minimum nécessaire pour maintenir les services, en baissant les cotisations des entreprises au Fonds de santé et en abolissant la taxe santé. La loi 10 sur les fusions d’établissements régionalise et homogénéise en nivelant vers le bas les critères des soins et services. La loi 20 légalise la tarification de frais accessoires et instaure le financement axé sur le patient, tandis que la loi 28 annonce une diminution du panier de services assurés, concourant ainsi à une privatisation du système. En abolissant le Commissaire à la santé et au bien-être, le budget Leitão complète cette déréglementation légalisée du système, alors que la sous-traitance de soins et services aux organismes communautaires et aux entreprises d’économie sociale fait de la « communautarisation » une forme de privatisation, équivalente aux transferts de ressources vers les cliniques privées et bientôt aux super-cliniques.
Ce gouvernement sait donc très bien où il s’en va et il a une vision. Ce n’est juste pas la nôtre.
Mépris de la science et politisation idéologique de la santé (Damien Contandriopoulous, professeur, Université de Montréal)

Le gouvernement prétend introduire des mesures d’efficacité, mais il n’établit que des mesures de contrôle, au mépris des connaissances scientifiques sur l’efficacité et la qualité des soins. Tous les pays développés sont confrontés aux mêmes défis que représentent l’explosion des coûts de la technologie, les changements démographiques, les pressions sur les finances publiques, la mondialisation, etc. Si le gouvernement actuel ne tient pas compte des études, c’est qu’il guide ses décisions en fonction de considérations idéologiques, d’intérêts spécifiques ou sur le simple arbitraire.
Jamais dans l’histoire du Québec n’a-t-on vu autant de centralisation du pouvoir et une telle politisation du système de santé. On est en train de faire exactement ce qu’il ne faudrait pas faire. Les mégastructures hautement hiérarchisées et sans liberté de parole sont aux antipodes de ce que la science indique comme modèle « efficace ». Nous aurions besoin, en matière de structures, d’équipes dites « organiques », qui reposent sur une interdépendance assumée entre les professionnel·le·s de la santé dans la production de soin. Nous devrions viser une organisation autonome et ouverte, permettant la création de solutions adaptées aux situations et la circulation (réappropriation) de celles-ci par d’autres milieux.
Pour un système public de santé public (Isabelle Leblanc, présidente de Médecins québécois pour le régime public)

Comme société, nous nous étions dit qu’en payant à travers les impôts, tout le monde pourrait avoir accès aux soins requis indépendamment du revenu de chacun·e. Mais ce n’est plus ce qui se produit. La frontière entre le public et le privé se brouille, alors que même le secteur public facture des frais accessoires, que les assurances privées se développent, en même temps que des soins risquent d’être « désassurés », notamment à travers la loi 28.
L’accès à des professionnel·le·s de la santé – comme les psychologues, travailleurs·euses sociaux, ergothérapeutes – se privatise et est de moins en moins possible en CLSC. Les GMF (groupe de médecine de famille) se présentent comme la panacée aux problèmes d’accessibilité, mais en fait, il s’agit d’un détournement des ressources du secteur public vers ces regroupements de médecins entrepreneurs. Les fondations privées dirigent les choix de santé publique et offrent de manière privée ce qui ne se donne plus dans le secteur public. On s’habitue à payer des frais accessoires pour des services couverts par le public et on voit la « gouvernance » affairiste comme un modèle d’efficacité. La carte-soleil ne suffit plus pour obtenir des soins de santé : il faut maintenant aussi sortir sa carte de crédit.
PANEL 3 – VERS DES SOLUTIONS
Les intervenant·e·s se sont montrés ingénieux et originaux dans les pistes de solutions exposées. Leurs propos ont été riches et complets. Voici une sélection de leurs propositions. Un compte-rendu de Ricardo Peñafiel.

Carolle Dubé, présidente de l’APTS
Pour l’Alliance du personnel professionnel et technique de la santé et des services sociaux (APTS), il faut agir de manière préventive pour contrer les problèmes d’accessibilité aux soins. Cela implique des structures pour intervenir plus rapidement. Pour madame Dubé, « la prévention, ce n’est pas une dépense, c’est un réel investissement ». Selon elle, il faut dénoncer les réductions de services tels les fermetures des centres de jour et le soutien à domicile dans les CLSC.
Il faudrait aussi mieux utiliser les ressources professionnelles. Pour l’APTS, cela ne peut se réaliser sans augmenter l’autonomie professionnelle des intervenants du milieu de la santé. Or, de trop nombreuses commandes de reddition de compte encombrent les tâches de travail. « Les professionnels sont compétents. Ils se forment de manière continue. Laissons-les travailler ! »
Madame Dubé insiste sur l’importance de réfléchir à des solutions afin de diminuer le surdiagnostic et sur la nécessité de rapatrier des services dans le réseau public, notamment en matière d’examen en radiologie.
Nancy Bédard, 4è vice-présidente de la FIQ
Pour la Fédération interprofessionnelle de la santé du Québec (FIQ), qui représente 66 000 membres, il y a nécessité d’offrir des soins sécuritaires, de grande qualité et gratuits.
« Il est temps de prendre en charge des clientèles marginalisées, ce n’est pas un désaveu de ce qui se fait déjà, mais une invitation à bâtir de nouveaux modèles sur la base de ce qui se fait. » À cet effet, la FIQ propose de mettre en place des cliniques de proximité, telle la coopérative SABSA à Québec qui accueille des patient·e·s qui n’auraient pas de soins autrement. L’instauration de cliniques GMF est aussi un modèle soutenu par la FIQ. Il faut aussi envisager de mettre sur pied des petites maisons pour les personnes âgées en perte d’autonomie et mettre fin aux trop gros CHSLD qui déshumanisent les services.
« Il faut aussi que nos membres retrouvent leur voix », affirme madame Bédard. L’organisation entreprend une grande tournée auprès d’eux afin de faire la promotion de la dénonciation publique de situations non conformes à leur code de déontologie, choses qui sont habituellement tues.
Amir Khadir, médecin et député de Mercier
Le plus important pour le député, c’est « de déployer des stratégies tous ensemble et se concerter afin de mener une réflexion politique sur le système et politiser nos luttes ».
Québec solidaire fait la promotion d’un régime d’assurance universelle de médicaments à l’instar de 400 organisations de la société civile qui la réclament aussi. Monsieur Khadir affirme que Pharma-Québec « rapporterait 2,5 milliards pour maintenir les services en région et procéder aux réaménagements nécessaires ».
Pour QS, il faut aussi transformer la conception de la médecine pour sortir de la vision médico-médicale, réviser le système de rémunération des médecins, promulguer une analyse différenciée selon les sexes dans la mise en œuvre des programmes de santé, maintenir la porte d’entrée publique des CLSC et les redéployer.
Sophie Pomerleau, infirmière et doctorante en Sciences Infirmières à l’Université d’Ottawa
Selon madame Pomerleau, les solutions sont simples, mais leur mise en application risque d’être très complexe. « La santé, ce n’est pas un silo. Il faut la lier à un ensemble de facteurs, dont celui de l’éducation. » Par exemple, il ne faut pas s’étonner que les analphabètes soient absent·e·s des services de santé. Il faut aussi cesser de regarder les soins sur le plan de la performance, car cela déforme leur nature. Parfois, au nom de cette vision, on ferme des dossiers parce que c’est considéré comme efficient, mais qui s’assure que le patient soit satisfait ?
René Charest, organisateur communautaire, chercheur et militant syndical à la CSN
Selon monsieur Charest, le projet néolibéral du gouvernement Couillard en santé est clair : « C’est la privatisation qu’ils veulent. Ils renforcent le pouvoir médical et sont muets sur la promotion de la santé. »
Devant de telles attaques, le syndicaliste propose une gestion démocratique du réseau de la santé et des services sociaux. Cela implique de donner plus de pouvoir aux intervenant·e·s et aux communautés et un peu moins aux gestionnaires.
Pour monsieur Charest, cela passe aussi par un véritable travail de lutte contre les inégalités sociales. Actuellement, on a l’impression que le système de santé ne se préoccupe que de la classe moyenne. Cette lutte doit revendiquer un revenu minimal garanti et un rehaussement du salaire minimum. Pour y arriver, le syndicaliste ajoute deux conditions : « Il faut informer la société civile de ce qui se passe et réorienter les centrales syndicales de manière à rendre plus organique le lien entre les deux fronts d’action. »
Diane Lamarre, porte-parole de l’opposition officielle en matière de santé et d’accessibilité aux soins et députée de Taillon
Le Québec a fait le choix de générer de nouveaux professionnels. Or, selon la politicienne, au moment où l’on pourrait s’en servir, on les paralyse dans des rôles stéréotypés. « Il y a des services essentiels dont on prive les citoyens, alors qu’on a les compétences pour les rendre », souligne madame Lamarre. Pourquoi n’est-il pas possible d’ouvrir de nouvelles périodes de bloc opératoire, questionne la députée.
Des cliniques comme SABSA, représentent pour elle un concept de reconnaissance de l’autonomie des professionnel·le·s, sont très intéressantes quand on sait que 60 % des gens qui vont à l’urgence sont des priorité 4 ou 5. « Imaginez les espaces que l’on dégagerait si l’on pouvait orienter ces patients vers de telles cliniques », souligne la politicienne.